L
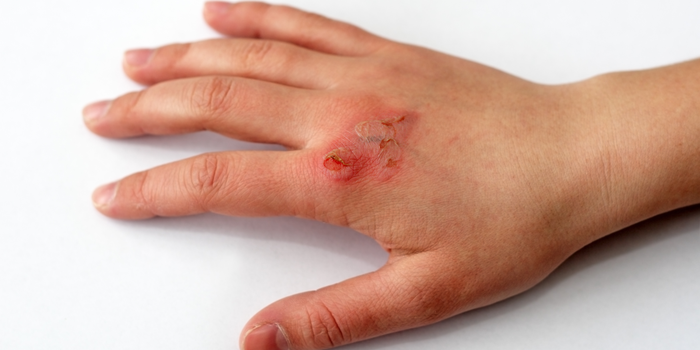
Le Skin Tears, le lesioni da trazione e strofinamento cutaneo nel Paziente anziano spesso istituzionalizzato, sono una problematica emergente Payne e Martin hanno evidenziato all'attenzione degli specialisti in ambito wound care un tasso di incidenza del 2,2% ed il 4,6 % di lesioni in individui di età pari o superiore a 55 anni, residenti in una struttura di assistenza a lungo termine. Una Skin Tears ( letteralmente “lacerazione cutanea) è "una ferita causata da taglio, attrito e/o forza contundente che determina una separazione degli strati cutanei". 1 Le lacerazioni cutanee possono essere ferite a spessore parziale o totale, svilupparsi in ferite croniche senza un trattamento e un follow-up adeguati e, cosa più importante, sono prevenibili e quindi evitabil.
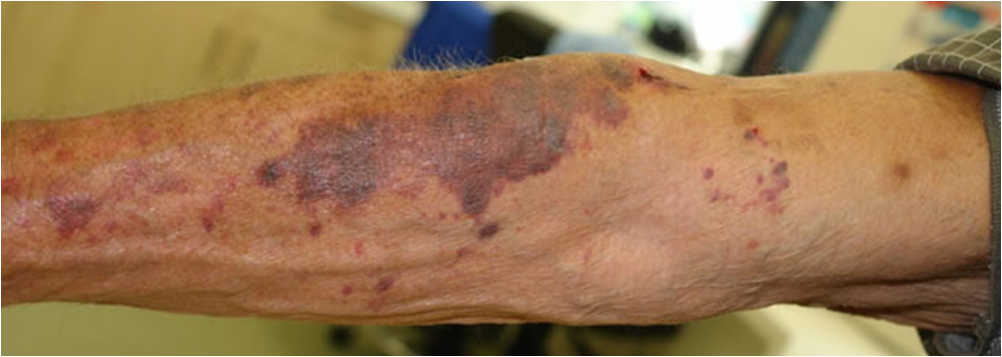
La prevenzione primaria è la migliore strategia di gestione delle skin tears
Le lacerazioni cutanee si osservano spesso negli anziani come risultato di fattori di rischio modificabili e non modificabili:
- -Diminuzione del collagene o dell'elasticità della pelle causato dall’avanzare dell’età
- -Pelle secca e tendenzialmente disidratata
- -Farmaci (anticoagulanti, steroidi, ecc.)
- -Trauma (associato a cadute o a manovre incaute di mobilizzazione del paziente come la trazione sul letto o il sollevamento )
- -Eccessiva esposizione al sole negli anni precedenti
- -Predisposizione genetica della cute alle skin tears
Le skin tears sono molto diffuse nella popolazione anziana e spesso sono sottostimate in letteratura. Le lacerazioni cutanee possono causare dolore, scarsa mobilità, rischio di sepsi localizzata o generalizzata e una diminuzione della qualità della vita. Le skint tears esordiscono come ferite acute con tuttavia una ridotta capacità di chiudersi per intenzione primaria. La guarigione abitualmente interviene 10-14 giorni tuttavia, la maggior parte dei pazienti ha molteplici comorbilità che impediscono o rallentano in maniera molto significativa la guarigione. Il tasso di guarigione previsto per una lacerazione cutanea è una riduzione della ferita del 20-40% in due-quattro settimane.
Prevenzione
- -Eseguire una valutazione del rischio ( attualmente non esiste uno strumento convalidato per la valutazione del rischio per le lacerazioni cutanee)
- -Idratare adeguatamente il Paziente .
- -Proteggere i siti cutanei a rischio
- -Come per tutte le ferite, bisogna curare la causa.
Trattamento
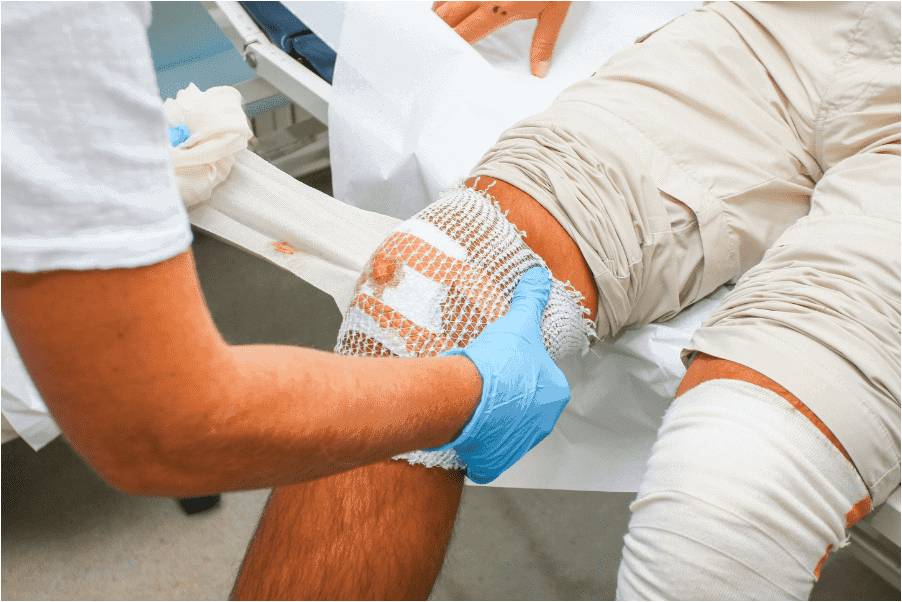
- -Approccio sistematico con strato di contatto non aderente e medicazione con bordo in silicone o schiuma, cambiando due o tre volte alla settimana, a seconda del drenaggio.
- -Trattare la causa (pelle secca, cadute, farmaci, ecc.).
- -Adottare un approccio sistematico adatto alle lacerazioni cutanee a spessore parziale e totale.
- -Affrontare obiettivi incentrati sul residente.
- -Fornire un'adeguata cura locale della ferita.

Gestione cinica delle skin tears : buone pratiche
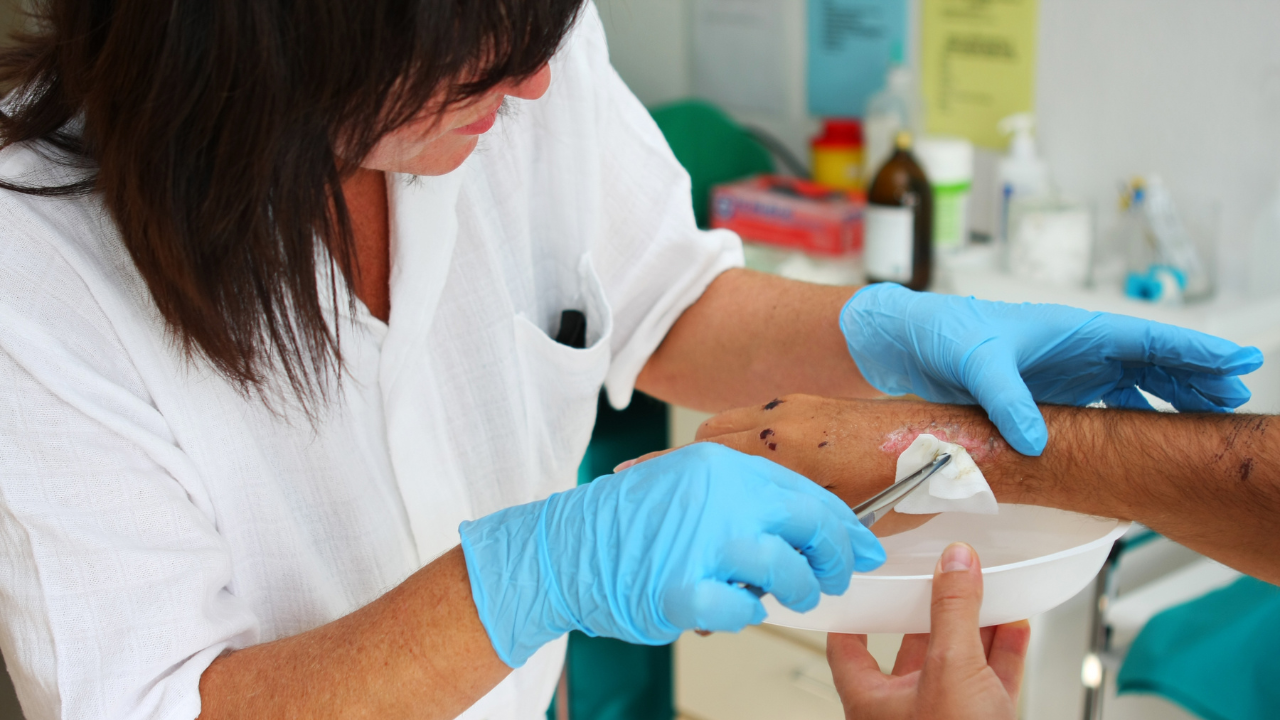
- -Favorire la guarigione delle ferite in ambiente umido con medicazioni appropriate assorbenti e protettive
- -Proteggere la pelle fragile (perilesionale e del letto della ferita).
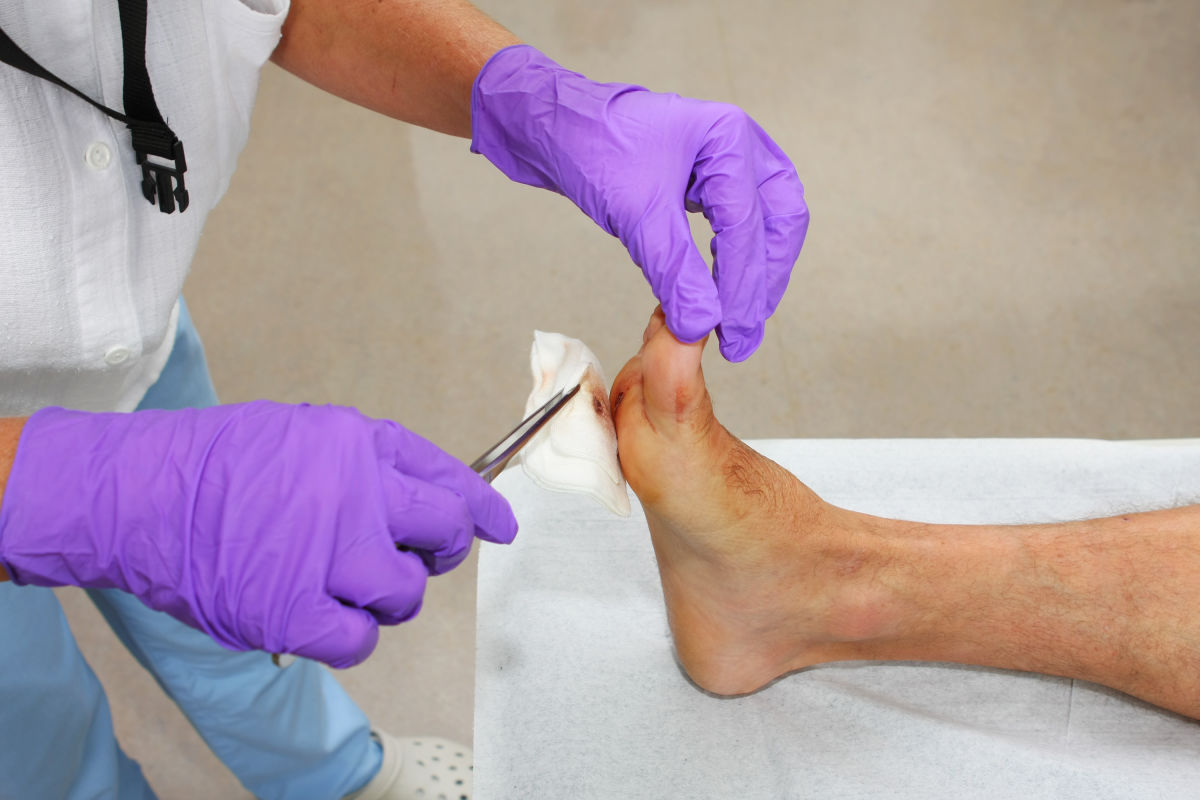
- -Ridurre il trauma e il dolore durante le fasi di rimozione della medicazione.
- -Controllare la sieroprofilassi antitetanica (a seconda della causa della lacerazione cutanea)
- -Somministrare farmaci antimicrobici se vi sono segni di infezione locale o sistemica
- -Effettuare un debridement se sulla lesione compare biofilm visibile
- -Consultazione con uno specialista delle ferite se la lesione non cicatrizza nell’arco di 3-4 settimane
Le lacerazioni cutanee spesso rappresentano un problema nell'ambito dell'assistenza a lungo termine, come osservato e discusso nella letteratura. L’analisi delle pubblicazioni scientifiche evidenzia come le prove ci hanno mostrato che un ritardo nel trattamento di una ferita o un modo non corretto di gestire la lesione comporta un ritardo nella guarigione della ferita. Pertanto, un protocollo per le “skin tears “ in particolare per la prevenzione e la gestione delle lacerazioni cutanee in un contesto di assistenza a lungo termine è indispensabile. La raccolta e l’analisi dei dati preliminari e le esperienze dei singoli centri sono attualmente in corso, ma la tendenza sembra essere quella di tempi di guarigione più rapidi e un aumento della soddisfazione degli infermieri dopo l'implementazione del protocollo. E’ altresì indispensabile dare agli infermieri autonomia e responsabilizzazione per promuovere risultati incoraggianti nella prevenzione di queste lesioni . Gli infermieri appaiono in grado di applicare un protocollo basato sulle prove che facilita risultati positivi per i pazienti. Inoltre, gli infermieri spesso sfruttano questa opportunità per elaborare un piano di cura personalizzato per i loro pazienti.